Choroba zwyrodnieniowa stawów jest powszechnie występującą chorobą charakteryzującą się rozpadem chrząstki, która amortyzuje zakończenia kości, co prowadzi do bólu, sztywności i ograniczenia zakresu ruchu. Choroba ta dotyka zwykle dłoni, kolan, bioder i kręgosłupa i jest często spowodowana starzeniem się, genetyką, otyłością, urazami stawów lub nadmierną eksploatacją. Chociaż nie ma lekarstwa, dostępne są różne metody leczenia pozwalające na łagodzenie objawów, w tym leki, terapia fizyczna, utrata masy ciała oraz operacja wymiany stawu. Wczesne rozpoznanie i leczenie są ważne dla opanowania choroby i poprawy jakości życia.
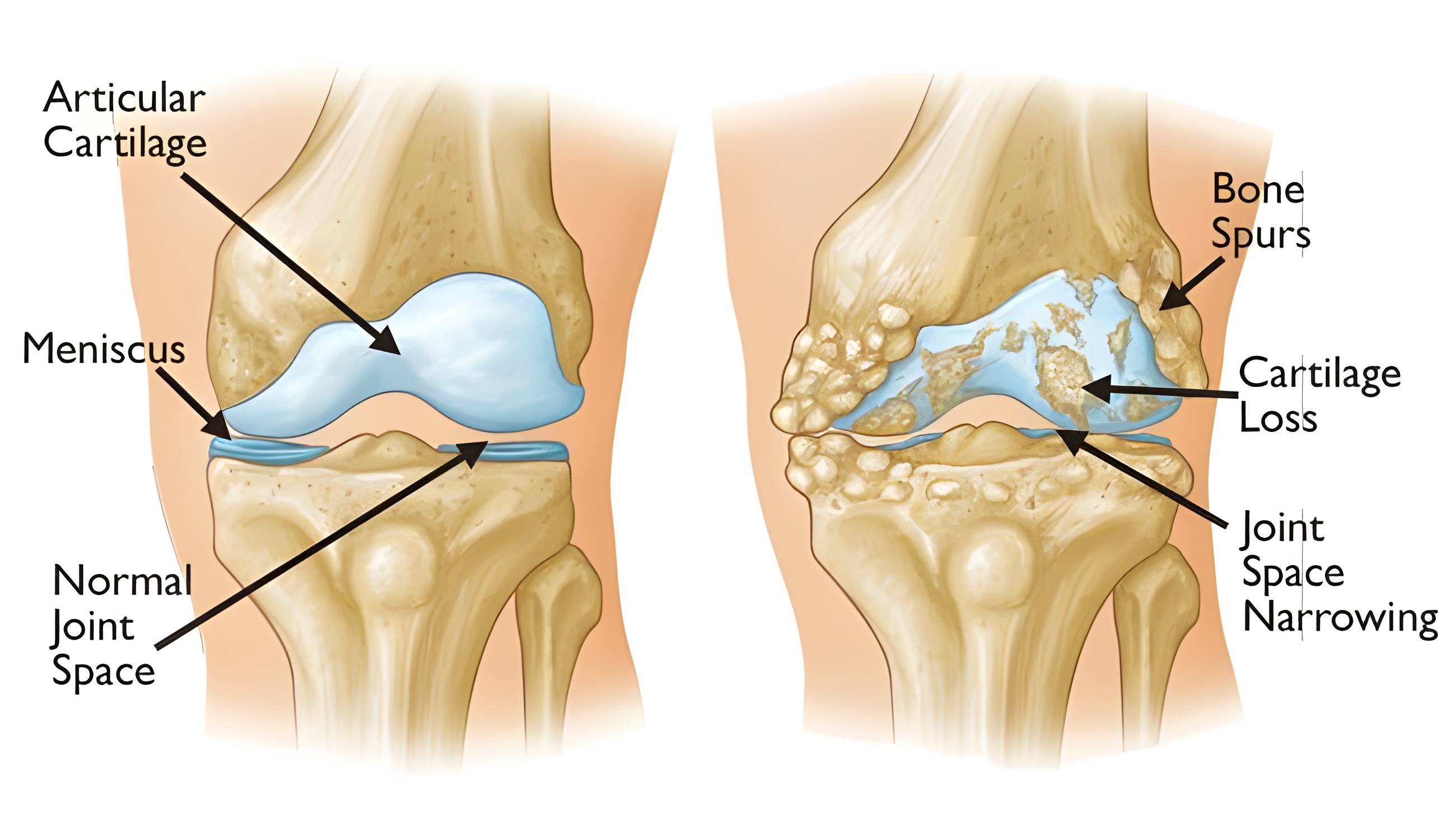
Matryca to galaretowata substancja utworzona przez specjalne związki zwane glikozamlekanami. Matryca jest wykorzystywana do odżywiania chrząstki i naprawy uszkodzonych włókien. Dzięki takiej budowie chrząstka jest podobna do gąbki - gdy nie jest aktywna, wchłania płyn, ale gdy jest obciążona, wypycha go do jamy stawowej, zapewniając stawowi swego rodzaju "smarowanie".
Przez całe życie chrząstka reaguje elastycznie na stereotypowe, powtarzające się uderzenia podczas wykonywania pewnych czynności, biegania, skakania itp. To stałe obciążenie prowadzi do starzenia się i niszczenia niektórych włókien, które w zdrowym stawie są zastępowane przez syntezę takiej samej liczby nowych włókien. Choroba zwyrodnieniowa stawów rozwija się, gdy dochodzi do zaburzenia równowagi między tworzeniem nowego materiału budulcowego do naprawy chrząstki a jego niszczeniem.
Wyłania się mniej wartościowa struktura chrząstki, zdolna do wchłaniania mniejszej ilości wody. Chrząstka staje się bardziej sucha, krucha i łatwo ulega rozwarstwieniu w odpowiedzi na stres. W miarę postępu choroby zwyrodnieniowej stawów warstwa chrząstki pokrywająca powierzchnie stawowe staje się coraz cieńsza, aż do całkowitego jej zniszczenia.
Oprócz chrząstki zmienia się także tkanka kostna znajdująca się pod nią. Na brzegach stawu tworzą się kostne narośla, które niejako kompensują utratę chrząstki, powiększając powierzchnie stawowe. Jest to przyczyną deformacji stawów w chorobie zwyrodnieniowej stawów. Ludzie nazywają to złogami solnymi, co jest po prostu niepiśmienną nazwą choroby zwyrodnieniowej stawów.
JAKIE CZYNNIKI PROWADZĄ DO CHOROBY ZWYRODNIENIOWEJ STAWÓW?
Nie wydaje się, aby istniała jedna przyczyna tego stanu. Istnieje cały szereg czynników, które w taki czy inny sposób osłabiają chrząstkę, a których szkodliwe działanie kumuluje się przez całe życie i w końcu prowadzi do rozwoju choroby zwyrodnieniowej stawów. Początek choroby w takiej sytuacji można określić jako niekorzystny splot okoliczności, które różnią się u poszczególnych osób. Można jednak wyróżnić szereg czynników zwiększających ryzyko rozwoju choroby zwyrodnieniowej stawów.
Starzenie się
Z wiekiem chrząstka staje się mniej elastyczna i traci odporność na obciążenia. Nie oznacza to jednak, że wszyscy ludzie zapadają na zapalenie stawów w starszym wieku. Jeśli jednak istnieją inne czynniki predysponujące, ryzyko zachorowania wzrasta wraz z wiekiem.
CECHY KONGENITALNE
Zespół dysplazji tkanki łącznej jest szeroko rozpowszechniony. Jest to wrodzone osłabienie tkanki łącznej, objawiające się zwiększoną ruchomością stawów, wczesnym rozwojem osteochondrozy i płaskostopiem. Jeśli nie przestrzega się określonego wzorca ruchowego, może to prowadzić do rozwoju zapalenia stawów w młodym wieku.
Inną bardzo częstą wadą wrodzoną jest całkowite lub niecałkowite zwichnięcie stawu biodrowego (dlatego noworodki są badane zaraz po urodzeniu), które w przypadku nieprawidłowej zmiany pozycji lub niewłaściwego leczenia prowadzi do poważnego zapalenia stawu biodrowego w wieku podeszłym.
PRZECIWDZIAŁANIE GENETYCZNE
Dowiedziono, że istnieje dziedziczna predyspozycja do występowania guzkowej postaci zapalenia stawów, która dotyczy wielu stawów. Kobiety, których matki cierpiały na tę postać zapalenia stawów, są bardziej narażone na zachorowanie.
Traumy
Poważny uraz jednoetapowy, któremu towarzyszy stłuczenie, złamanie, zwichnięcie, uszkodzenie aparatu więzadłowego stawu lub powtarzające się mikrourazowanie stawu, może przyczynić się do rozwoju choroby zwyrodnieniowej stawów. Mikrotraumatyzacja jest przyczyną zapalenia stawów w wielu zawodach i u zawodowych sportowców. Przykładem może być zapalenie stawów kolanowych u górników, piłkarzy; zapalenie stawów łokciowych i barkowych u pracowników obsługujących młot pneumatyczny; zapalenie stawów małych dłoni u sekretarek - maszynistek, tkaczek; zapalenie stawów skokowych u baletnic; zapalenie stawów rąk u bokserów itp.
Zachorowalność na choroby współistniejące
Rozwojowi choroby zwyrodnieniowej stawów sprzyjają zaburzenia metaboliczne i endokrynologiczne. Choroba zwyrodnieniowa stawów występuje częściej u osób otyłych, chorych na cukrzycę, pacjentów z zaburzeniami pracy tarczycy, kobiet w okresie menopauzy. Różne zaburzenia krążenia w kończynach, takie jak żylaki i miażdżyca, również przyczyniają się do rozwoju zapalenia stawów.
Jak objawia się choroba zwyrodnieniowa stawów?
Pierwszym objawem, który skłania do wizyty u lekarza, jest ból w stawie. Nasilenie bólu może być różne - od silnego, ograniczającego ruchomość stawu, do umiarkowanego, występującego tylko przy niektórych ruchach.
Przyczyną silnego bólu jest zwykle reaktywne zapalenie stawu (zwane zapaleniem błony maziowej) lub zapalenie otaczających go tkanek (mięśni, ścięgien, torebki stawowej). Stan zapalny w stawie jest spowodowany przedostaniem się fragmentów zniszczonej chrząstki do jamy stawowej i podrażnieniem błony maziowej stawu. Ból w stanie zapalnym jest dość wyraźny i nasila się przy każdym ruchu w stawie, a także występuje w spoczynku w 2. połowie dnia.
W zapaleniu tkanek otaczających staw (ścięgna, torebki) ból nasila się przy niektórych ruchach, często występują bolesne miejsca w okolicy stawu, ból charakteryzuje się bólem startowym (trudno jest się poruszać po okresie odpoczynku). Dzięki odpowiedniemu leczeniu można zlikwidować stan zapalny w stawie lub otaczających go tkankach, czemu towarzyszy złagodzenie zespołu bólowego, ustąpienie bólu w nocy i poprawa ruchomości stawu.
W przypadku braku stanu zapalnego zespół bólowy w początkowych stadiach zapalenia stawów jest łagodny. Ból pojawia się tylko wtedy, gdy na staw działają znaczne obciążenia, np. gdy staw pozostaje przez długi czas w jednej pozycji (siedzenie w niewygodnej pozycji), gdy ludzie długo chodzą lub biegają, lub gdy noszą ciężkie torby. Bóle te ustępują po krótkim odpoczynku i rozluźnieniu stawów. W późniejszych stadiach choroby zwyrodnieniowej stawów ból jest niemal ciągły.
KTÓRE STAWY SĄ DOTKNIĘTE CHOROBĄ ZWYRODNIENIOWĄ STAWÓW?
W zasadzie choroba zwyrodnieniowa stawów może rozwinąć się w każdym stawie. W zależności od tego, które stawy są dotknięte chorobą, wyróżnia się kilka różnych postaci choroby zwyrodnieniowej stawów. Pierwsza postać choroby dotyczy głównie małych stawów rąk i stóp. Na palcach tworzą się gęste guzki, tzw. guzki Geberdena. Guzki te są kostnymi naroślami na krawędziach stawów. W fazie powstawania mogą być bolesne, a skóra nad nimi może być zaczerwieniona. Następnie stan zapalny ustępuje, stawy pozostają bezbolesne, a funkcja ręki jest zadowalająca.
W postaci choroby zwyrodnieniowej stawów z dominującym zajęciem stawu 1. palca funkcja ręki jest znacznie upośledzona już we wczesnych stadiach choroby zwyrodnieniowej. Kolejną formą jest choroba zwyrodnieniowa stawów podporowych. Do stawów nośnych należą stawy kolanowe i biodrowe. Choroba zwyrodnieniowa stawów kolanowych nazywana jest gonartrozą. Choroba zwyrodnieniowa stawów biodrowych nazywana jest koksartrozą. Wreszcie, istnieje forma choroby zwyrodnieniowej stawów, która dotyczy więcej niż jednego stawu jednocześnie - w takim przypadku mówimy o chorobie wielostawowej.
Jakie badania są niezbędne do rozpoznania choroby zwyrodnieniowej stawów?
Reumatolog może podejrzewać chorobę zwyrodnieniową stawów na podstawie dolegliwości, wywiadu lekarskiego i badania pacjenta. W celu potwierdzenia diagnozy należy wykonać zdjęcia rentgenowskie najbardziej uciążliwych stawów. Na zdjęciach rentgenowskich widoczne są zmiany charakterystyczne dla choroby zwyrodnieniowej stawów: w początkowym stadium uwypukla się obrys kości tworzących staw, następnie szpara stawowa zwęża się, a na brzegach stawu tworzą się wyrośla kostne.
ROKOWANIA NA PRZYSZŁOŚĆ DLA PACJENTÓW Z OSTEOARTHRITIS
Prognoza dla pacjentów z chorobą zwyrodnieniową stawów może być uznana za dobrą, a nawet korzystną, i nie jest to fałszywy optymizm. Przekonanie, że choroba ma charakter stale postępujący, jest bezpodstawne. Całkowita niepełnosprawność z powodu choroby zwyrodnieniowej stawów jest rzadkością, a większość pacjentów ma problemy ze stawami tylko od czasu do czasu. Kiedy mówi się, że choroba zwyrodnieniowa stawów jest nieuleczalna, ma się na myśli to, że zmian, które już powstały w stawie, nie da się odwrócić.
Zazwyczaj jednak podczas pierwszej konsultacji z lekarzem zmiany te są niewielkie, a dzięki przestrzeganiu określonego reżimu ćwiczeń i zaleceń dotyczących rehabilitacji można zapobiec dalszemu postępowi choroby zwyrodnieniowej stawów. Należy również pamiętać, że w przypadku tej choroby po okresach zaostrzeń spowodowanych reaktywnym zapaleniem stawu następują okresy odpoczynku, kiedy staw nie powoduje żadnych dolegliwości lub są one niewielkie.
JAK ŻYĆ Z OSTEOARTHRITIS
Pojawienie się pierwszych objawów zapalenia stawów nie powinno być powodem do paniki, a raczej sygnałem dla organizmu do zmiany utrwalonych wzorców ruchowych. Wszystkie te czynności wywierają na chore stawy siłę znacznie większą niż ciężar ciała, co jest szkodliwe dla już chorej chrząstki. Należy również unikać pozycji unieruchomionych, takich jak długotrwałe siedzenie lub stanie, kucanie lub schylanie się podczas pracy w ogrodzie. Takie postawy zmniejszają dopływ krwi do chorych stawów, co również zaburza odżywianie chrząstki. Jeśli stawy rąk są uszkodzone, należy ograniczyć noszenie ciężkich przedmiotów, naciskanie ciężkich przedmiotów rękami, pisanie na klawiaturze, grę na instrumentach muzycznych itp.
W każdym przypadku konieczne jest ustalenie rytmu aktywności ruchowej, tak aby okresy obciążenia przeplatały się z okresami odpoczynku, podczas których staw musi być odciążony. Typowy rytm to 15-20 min. wysiłku, 5-10 min. odpoczynku. Stawy nóg powinny być odciążone w pozycji leżącej lub siedzącej. W tych samych pozycjach można wykonać kilka ruchów stawów (zginanie, wyginanie, ruchy cykliczne), aby przywrócić krążenie krwi po ćwiczeniach.
Po drugie, mimo szeregu ograniczeń, należy prowadzić aktywny tryb życia, zwiększając aktywność fizyczną, która nie ma negatywnego wpływu na chrząstkę. Konieczne jest zmuszanie się do wykonywania codziennie specjalnych ćwiczeń, z których niektóre wymieniono poniżej. Wspólną cechą tych ćwiczeń jest to, że w minimalnym stopniu obciążają chrząstkę stawową, a bardziej pracują mięśnie otaczające staw. Pomaga to utworzyć dobry gorset mięśniowy wokół stawu, utrzymać normalną ruchomość i odpowiednie ukrwienie kończyny.
Dodatkowo ćwiczenia te wzmacniają również samą chrząstkę, która potrzebuje ruchu, aby być odpowiednio odżywiona. Regularne ćwiczenia powinny zmienić się z nieprzyjemnego obowiązku w zdrowy nawyk, który jest najlepszym sposobem na utrzymanie prawidłowej funkcji stawów. Należy ćwiczyć co najmniej 30-40 minut dziennie, lepiej podzielić ten czas na kilka razy dziennie po 10-15 minut. Zauważalny efekt pojawia się po 2-3 miesiącach - zmniejsza się zespół bólowy, wzrasta witalność i uwalniają się ukryte rezerwy organizmu.
Niektóre ćwiczenia dla pacjentów z chorobą zwyrodnieniową stawów
Zawsze lepiej jest rozpocząć ćwiczenia pod kierunkiem rehabilitanta (fizjoterapeuty), najlepiej w grupie medycznej specjalizującej się w danej lokalizacji zapalenia stawów. Po zakończeniu zajęć w grupie należy kontynuować ćwiczenia w domu, wykorzystując zdobyte umiejętności. Główną zasadą jest częste powtarzanie ćwiczeń w ciągu dnia, po kilka minut na raz. Ćwiczenia należy wykonywać powoli i płynnie, stopniowo zwiększając ich amplitudę. Najlepiej skoncentrować się na bolącym stawie i pomyśleć o tym, że podczas ruchu do stawu napływa krew, niosąc ze sobą składniki odżywcze, które w stanie rozluźnienia odżywiają chrząstkę, a podczas ruchu są wtłaczane do jamy stawowej, zapewniając dobre "smarowanie" stawu.
Inne możliwości poprawy sprawności fizycznej
Chodzenie po płaskim terenie w umiarkowanym tempie to dobry sposób na utrzymanie napięcia mięśniowego. Staraj się spacerować przez 20-30 minut każdego dnia. Najważniejsze jest, aby nie chodzić w pośpiechu, ponieważ podczas szybkiego chodzenia obciążenie stawów zaczyna przekraczać masę ciała 1,5-2 razy. Chodzenie do sklepów z ciężkimi torbami również nie sprzyja kondycji.
Pływanie jest optymalnym sportem w przypadku zaburzeń układu mięśniowo-szkieletowego. W wodzie można zmaksymalizować zakres ruchu w stawach bez obciążania ich ciężarem, co jest optymalne dla chrząstki stawowej. Osoby, które nie umieją pływać, mogą wziąć udział w zajęciach gimnastyki wodnej.
Zajęcia ruchowe są bardziej skuteczne w kształtowaniu gorsetu mięśniowego. To samo dotyczy roweru treningowego. Ważne jest, aby prawidłowo ustawić urządzenie (noga musi być wyprostowana w dolnej pozycji) i upewnić się, że jest ono mocno przytwierdzone do podłoża.
Rower treningowy to nie tylko urządzenie do ćwiczeń, to także maszyna do budowania mięśni.
Jazda na rowerze jest nie tylko dobra dla stawów, ale także stymuluje emocjonalnie. Należy unikać jazdy po nierównym terenie (odbijanie się od podłoża jest szkodliwe dla stawów), a także spadania z roweru. Jeśli masz trudności z utrzymaniem równowagi, cierpisz na słabość, masz słaby wzrok lub nie czujesz się zbyt pewnie na rowerze, lepiej trenuj na rowerze stacjonarnym w domu. Ważny jest także wybór odpowiedniego roweru. Należy wybierać między rowerami sportowymi i półsportowymi, ponieważ są one lżejsze i szybsze niż rowery szosowe. Ponieważ rowery sportowe mają kierownicę skierowaną w dół, a rowery szosowe zazwyczaj mają kierownicę poziomą lub podniesioną, w rowerze sportowym łatwiej jest podnieść kierownicę do góry. Największym problemem jest niewłaściwe ustawienie wysokości siodełka. Należy go ustawić w taki sposób, aby podczas pełnego pedałowania u dołu noga była całkowicie wyprostowana. Jeśli kolano jest zgięte w tej pozycji, powoduje to ból stawów i mięśni. Równie ważna jest odległość od kierownicy - łokcie powinny być lekko ugięte. Rowerzysta, w przeciwieństwie do pieszego, obciąża inne mięśnie. Dlatego na początek wystarczy 15-20 minut jazdy; później, w zależności od umiejętności, czas jazdy można wydłużyć do 30-40 minut.
W zimie jazda na nartach jest przydatna, ponieważ dzięki ślizganiu się zmniejsza się ciężar ciała.
INNE METODY REHABILITACJI
Masaż poprawia ogólne samopoczucie, łagodzi bolesne skurcze mięśni, poprawia krążenie krwi, usprawnia przekazywanie impulsów nerwowych, a tym samym odżywianie chrząstki stawowej. Masaż powinien być wykonywany przez doświadczonego masażystę, jeśli nie doszło do zaostrzenia zapalenia stawów. Obszar nad stawem jest masowany z minimalną intensywnością. Bardziej intensywny masaż wykonuje się na kręgosłupie, gdzie dochodzą nerwy zasilające staw i sąsiadujące z nim mięśnie. Jeśli nie ma przeciwwskazań, masaż powtarza się dwa razy w roku.
FIZJOTERAPIA
Poprawie ulega również odżywianie chrząstki. Wskazane są metody leczenia miękkiego, takie jak magnetoterapia, laseroterapia, elektroforeza dimetoksydowa i solankowa, terapia EHF, laseroterapia. Jeśli nie ma przeciwwskazań, zajęcia fizjoterapeutyczne są powtarzane dwa razy w roku.
Postępowanie z SPA
Pozwala to na holistyczną rehabilitację, z uwzględnieniem pozytywnego wpływu błota leczniczego, kąpieli, sauny, fizjoterapii, masaży i ćwiczeń terapeutycznych. Ważną rolę odgrywa zmiana otoczenia, eliminacja czynników stresogennych i przebywanie na świeżym powietrzu. Należy pamiętać, że leczenie uzdrowiskowe można podjąć tylko wtedy, gdy stan zdrowia nie jest ostry.
LECZENIE ORTOPEDYCZNE
Są to specjalne urządzenia, które pomagają odciążyć staw. Należą do nich buty ortopedyczne, które należy nosić, gdy kończyna jest krótka, supinatory - zalecane w przypadku płaskostopia - oraz nakolanniki, które zmniejszają luz w stawie kolanowym, a tym samym ograniczają uszkodzenia chrząstki podczas chodzenia. Zamiast nakolanników można stosować bandaże elastyczne.
Terapia medyczna
Leczenie farmakologiczne zapalenia stawów jest wskazane w ostrej fazie choroby i ma na celu złagodzenie stanu zapalnego w stawie lub otaczających go tkankach. W tym celu przepisuje się leki przeciwzapalne, takie jak diklofenak, ibuprofen i inne. Należy pamiętać, że leki te mogą wywierać niekorzystny wpływ na przewód pokarmowy, dlatego powinny być przyjmowane po posiłkach i w krótkich cyklach 10-15 dni.
Podawanie leków wewnątrzstawowych
Preferowany przez lekarzy w celu szybszego i skuteczniejszego łagodzenia stanów zapalnych w stawie. Stosowane są następujące leki: Kenalog, Dipropan, Celeston, Depo-Medrol, Flosterone. Wielu pacjentów odczuwa znaczną poprawę już po pierwszej iniekcji śródstawowej i wymaga tej procedury nawet w przypadku niewielkiego dyskomfortu w późniejszym okresie. Również w tym przypadku zabieg ten nie leczy zapalenia stawów, lecz raczej łagodzi stan zapalny, a często niepotrzebnie przepisywany uszkadza staw.
UŻYWANIE HONDROPROTEKTORÓW
Chondroprotektory to leki poprawiające strukturę tkanki chrzęstnej. Przyjmowanie tych produktów nie ma na celu złagodzenia stanu zapalnego w stawie, ale pomaga spowolnić postęp choroby zwyrodnieniowej stawów i wzmocnić tkankę chrzęstną. Chondroprotektory można przyjmować doustnie, domięśniowo i śródstawowo. Jeden kurs wymaga zwykle 6-10 wstrzyknięć.
Aby osiągnąć dobry efekt, kursy leczenia chondroprotektorami należy powtarzać dwa razy w roku przez kilka lat.
Przestrzeganie wszystkich powyższych zaleceń pozwoli na utrzymanie zadowalającej funkcji stawów przez długi czas życia.
Komórki macierzyste w leczeniu choroby zwyrodnieniowej stawu kolanowego
komórki macierzyste oferują obecnie pacjentom możliwość korygowania ubytków chrząstki, bólu stawów i zaburzeń zrostu kostnego. Skojarzone leczenie chirurgiczne (najczęściej artroskopia) i komórki macierzyste stają się coraz częściej alternatywą dla alloplastyki (endoprotezoplastyki) stawów. Terapia komórkowa, w połączeniu z odpowiednią rehabilitacją, może przywrócić pacjentów do efektywnego wykonywania codziennych czynności, a profesjonalnych sportowców do najwyższej formy. Wykorzystanie własnych komórek organizmu do leczenia chorób jest jedną z najbardziej innowacyjnych metod terapeutycznych w ortopedii, która ma szerokie horyzonty dalszego rozwoju.
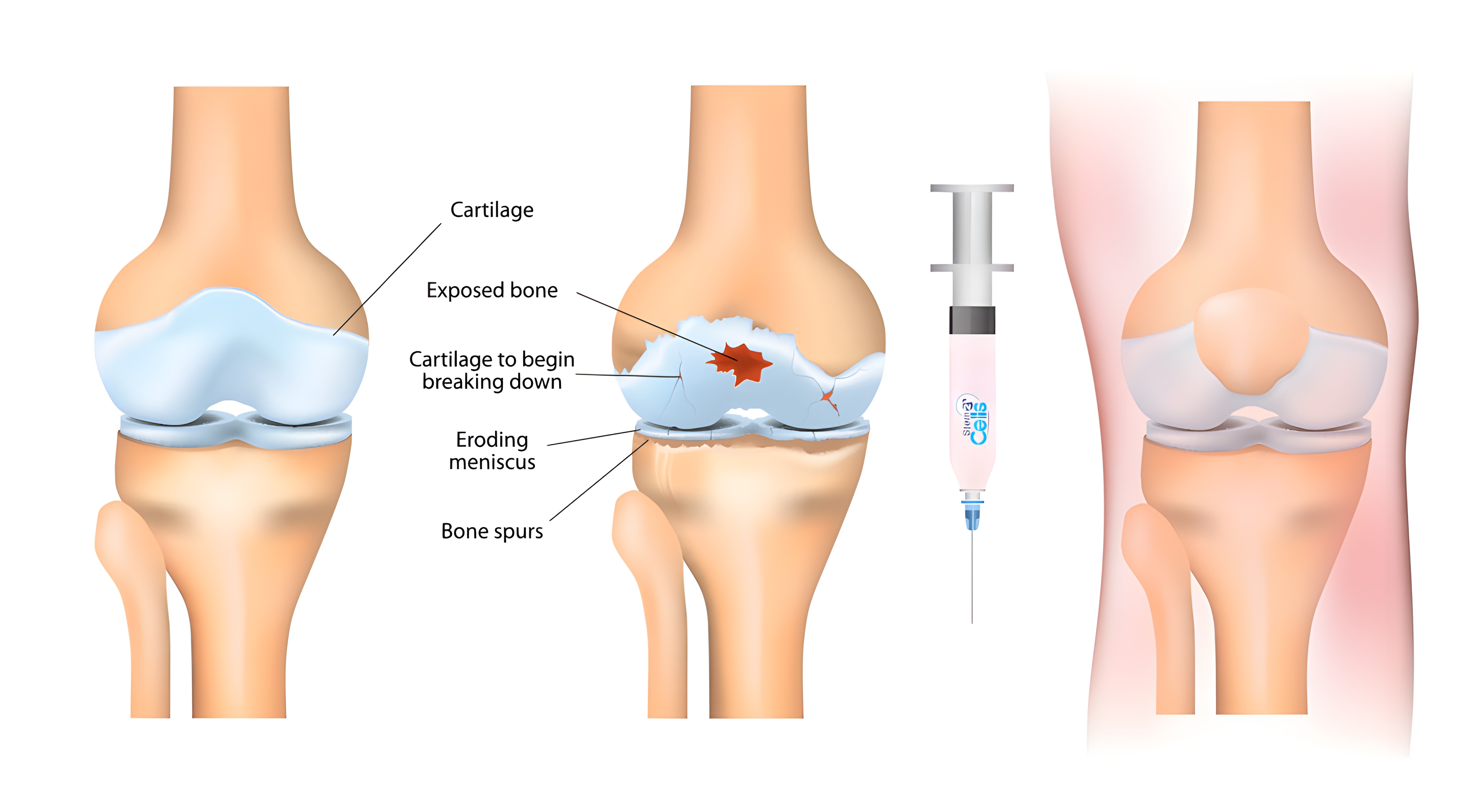 Mezenchymalne komórki macierzyste.
Mezenchymalne komórki macierzyste.
- Mezenchymalne komórki macierzyste (MSCs) są szeroko stosowane w klinice do regeneracji i naprawy tkanek, ponieważ mogą przekształcać się w komórki tłuszczowe, kostne, chrzęstne i mięśniowe (in vitro).
- Źródła własnych MSCs (mezenchymalnych komórek macierzystych).
- Jednym ze źródeł jest zrąb szpiku kostnego, który zawiera kilka populacji komórek, w tym mezenchymalne komórki macierzyste (MSC).
- Ale pobieranie autologicznego szpiku kostnego ma potencjalne ograniczenia, takie jak znaczny ból i ryzyko poważnych działań niepożądanych.
- Alternatywnym źródłem autologicznych dorosłych komórek macierzystych jest ludzka tkanka tłuszczowa, którą można pozyskiwać w dużych ilościach w znieczuleniu miejscowym i przy minimalnym dyskomforcie
- Na Ukrainie mezenchymalne komórki macierzyste pozyskuje się z łożyska, które uzyskuje się poprzez cesarskie cięcie, za zgodą kobiety rodzącej. Jest to całkowicie legalne i etyczne.
ZASTRZEŻENIA MEDYCZNE
Treści te służą wyłącznie celom informacyjnym i edukacyjnym. Nie jest ona przeznaczona do udzielania porad medycznych ani do zastępowania takich porad lub leczenia przez lekarza. Wszystkim czytelnikom tego materiału zaleca się konsultację z własnym lekarzem lub wykwalifikowanym pracownikiem służby zdrowia. UAmedTOURS nie ponosi odpowiedzialności za ewentualne konsekwencje zdrowotne dla osoby lub osób czytających lub postępujących zgodnie z informacjami zawartymi w tych treściach edukacyjnych. Wszyscy czytelnicy tych treści, a zwłaszcza osoby przyjmujące leki na receptę lub bez recepty, powinni skonsultować się z lekarzem przed wprowadzeniem jakichkolwiek zmian w diecie, stylu życia, zażywaniem tabletek lub innych faktów, które mogą mieć wpływ na zdrowie fizyczne i psychiczne.









